Περιεχόμενα
Υπερηχογράφημα γνωριμιών: το πρώτο υπερηχογράφημα
Η πρώτη «συνάντηση» με το μωρό, το υπερηχογράφημα πρώτου τριμήνου περιμένουν με ανυπομονησία τους μελλοντικούς γονείς. Ονομάζεται επίσης υπερηχογράφημα χρονολόγησης, είναι επίσης σημαντικό μαιευτικά.
Ο πρώτος υπέρηχος: πότε γίνεται;
Το πρώτο υπερηχογράφημα εγκυμοσύνης πραγματοποιείται μεταξύ 11 WA και 13 WA + 6 ημέρες. Δεν είναι υποχρεωτικό αλλά είναι ένα από τα 3 υπερηχογραφήματα που προσφέρονται συστηματικά στις μέλλουσες μητέρες και συνιστάται ιδιαίτερα (συστάσεις HAS) (1).
Η πορεία του υπερήχου
Το υπερηχογράφημα πρώτου τριμήνου γίνεται συνήθως μέσω της κοιλιακής οδού. Ο επαγγελματίας επικαλύπτει την κοιλιά της μέλλουσας μητέρας με πηκτωματοποιημένο νερό για να βελτιώσει την ποιότητα της εικόνας και στη συνέχεια μετακινεί τον καθετήρα στην κοιλιά. Πιο σπάνια και εάν είναι απαραίτητο για να επιτευχθεί ποιοτική εξερεύνηση, μπορεί να χρησιμοποιηθεί η κολπική οδός.
Το υπερηχογράφημα δεν απαιτεί να έχετε γεμάτη κύστη. Η εξέταση είναι ανώδυνη και η χρήση υπερήχων είναι ασφαλής για το έμβρυο. Καλό είναι να μην βάζετε κρέμα στο στομάχι την ημέρα του υπερήχου γιατί αυτό μπορεί να παρεμποδίσει τη μετάδοση του υπερήχου.
Γιατί ονομάζεται υπερηχογράφημα χρονολόγησης;
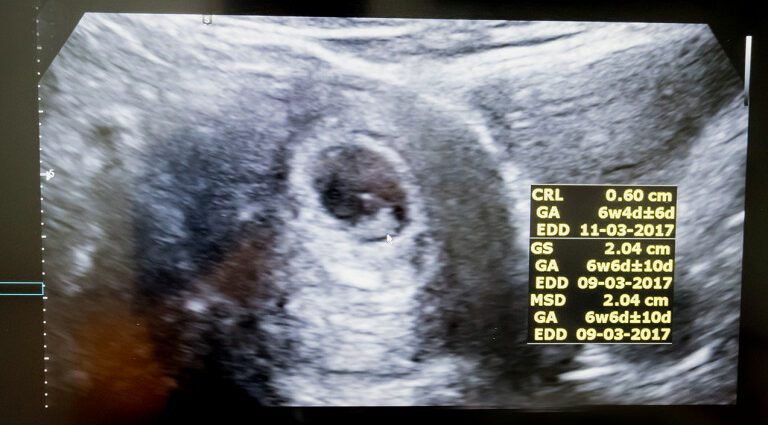
Ένας από τους στόχους αυτού του πρώτου υπερηχογραφήματος είναι η εκτίμηση της ηλικίας κύησης και, επομένως, η ημερομηνία της εγκυμοσύνης με μεγαλύτερη ακρίβεια από τον υπολογισμό με βάση την ημερομηνία έναρξης της τελευταίας περιόδου. Για αυτό, ο ασκούμενος εκτελεί βιομετρία. Μετρά το κρανιοουραίο μήκος (CRL), δηλαδή το μήκος μεταξύ της κεφαλής και των γλουτών του εμβρύου, και στη συνέχεια συγκρίνει το αποτέλεσμα με μια καμπύλη αναφοράς που καθιερώθηκε σύμφωνα με τον τύπο Robinson (ηλικία κύησης = 8,052 √ × (LCC ) +23,73).
Αυτή η μέτρηση καθιστά δυνατή την εκτίμηση της ημερομηνίας έναρξης της εγκυμοσύνης (DDG) με ακρίβεια συν ή πλην πέντε ημερών στο 95% των περιπτώσεων (2). Αυτό το DDG θα βοηθήσει με τη σειρά του να επιβεβαιώσει ή να διορθώσει την ημερομηνία λήξης (APD).
Το έμβρυο την ώρα του 1ου υπερηχογραφήματος
Σε αυτό το στάδιο της εγκυμοσύνης, η μήτρα δεν είναι ακόμα πολύ μεγάλη, αλλά στο εσωτερικό, το έμβρυο είναι ήδη καλά ανεπτυγμένο. Έχει μέγεθος μεταξύ 5 και 6 cm από το κεφάλι μέχρι τους γλουτούς ή περίπου 12 cm όρθια και το κεφάλι του έχει διάμετρο περίπου 2 cm (3).
Αυτός ο πρώτος υπέρηχος στοχεύει στον έλεγχο πολλών άλλων παραμέτρων:
- τον αριθμό των εμβρύων. Εάν πρόκειται για δίδυμη κύηση, ο ιατρός θα καθορίσει εάν πρόκειται για μονοχοριαία δίδυμη κύηση (ένας μόνος πλακούντας και για τα δύο έμβρυα) ή διχοριαία (ένας πλακούντας για κάθε έμβρυο). Αυτή η διάγνωση της χοριονικότητας είναι πολύ σημαντική γιατί οδηγεί σε αξιοσημείωτες διαφορές όσον αφορά τις επιπλοκές και συνεπώς τις μεθόδους παρακολούθησης της εγκυμοσύνης.
- η ζωτικότητα του εμβρύου: σε αυτό το στάδιο της εγκυμοσύνης, το μωρό κινείται αλλά η μέλλουσα μητέρα δεν το νιώθει ακόμα. Κουνάει, άθελά του, χέρι και πόδι, τεντώνεται, κουλουριάζεται σε μια μπάλα, ξαφνικά χαλαρώνει, πηδά. Ο καρδιακός παλμός του, πολύ γρήγορος (160 έως 170 παλμούς / λεπτό), μπορεί να ακουστεί σε υπερηχογράφημα doppler.
- μορφολογία: ο ιατρός θα εξασφαλίσει την παρουσία και των τεσσάρων άκρων, του στομάχου, της ουροδόχου κύστης και θα ελέγξει τα περιγράμματα του κεφαλιού και αυτά του κοιλιακού τοιχώματος. Από την άλλη πλευρά, είναι ακόμα πάρα πολύ για να ανιχνευθεί μια πιθανή μορφολογική δυσπλασία. Θα είναι ο δεύτερος υπέρηχος, που ονομάζεται μορφολογικός, που θα το κάνει.
- την ποσότητα του αμνιακού υγρού και την παρουσία της τροφοβλάστης.
- μέτρηση αυχενικής διαφάνειας (CN): ως μέρος του συνδυασμένου προσυμπτωματικού ελέγχου για το σύνδρομο Down (δεν είναι υποχρεωτικό αλλά προσφέρεται συστηματικά), ο γιατρός μετρά την αυχενική διαφάνεια, ένα λεπτό ροχαλητό γεμάτο υγρό πίσω από τον λαιμό του εμβρύου. Σε συνδυασμό με τα αποτελέσματα της ανάλυσης δείκτη ορού (PAPP-A και δωρεάν βήτα-hCG) και την ηλικία της μητέρας, αυτή η μέτρηση καθιστά δυνατό τον υπολογισμό ενός «συνδυασμένου κινδύνου» (και όχι τη διάγνωση) χρωμοσωμικών ανωμαλιών.
Όσον αφορά το φύλο του μωρού, σε αυτό το στάδιο η φυματίωση των γεννητικών οργάνων, δηλαδή η δομή που θα γίνει το μελλοντικό πέος ή η μελλοντική κλειτορίδα, εξακολουθεί να είναι αδιαφοροποίητη και έχει μόνο 1 έως 2 mm. Ωστόσο, εάν το μωρό είναι σε καλή θέση, εάν ο υπέρηχος γίνει μετά από 12 εβδομάδες και εάν ο γιατρός έχει εμπειρία, είναι δυνατό να προσδιοριστεί το φύλο του μωρού σύμφωνα με τον προσανατολισμό του φυματίου των γεννητικών οργάνων. Αν είναι κάθετο στον άξονα του σώματος, είναι αγόρι. αν είναι παράλληλη, κορίτσι. Προσοχή όμως: αυτή η πρόβλεψη έχει ένα περιθώριο λάθους. Υπό τις καλύτερες συνθήκες, είναι μόνο 80% αξιόπιστο (4). Οι γιατροί λοιπόν προτιμούν γενικά να περιμένουν το δεύτερο υπερηχογράφημα για να ανακοινώσουν το φύλο του μωρού στους μελλοντικούς γονείς, αν θέλουν να το μάθουν.
Τα προβλήματα που μπορεί να αποκαλύψει ο 1ος υπέρηχος
- μια αποβολή : ο εμβρυϊκός σάκος υπάρχει αλλά δεν υπάρχει καρδιακή δραστηριότητα και οι μετρήσεις του εμβρύου είναι χαμηλότερες από το κανονικό. Μερικές φορές είναι ένα «καθαρό ωάριο»: ο σάκος κύησης περιέχει τις μεμβράνες και τον μελλοντικό πλακούντα, αλλά όχι έμβρυο. Η εγκυμοσύνη τελείωσε και το έμβρυο δεν αναπτύχθηκε. Σε περίπτωση αποβολής, ο σάκος κύησης μπορεί να εκκενωθεί αυθόρμητα, αλλά μερικές φορές δεν είναι ή ατελώς. Στη συνέχεια συνταγογραφούνται φάρμακα για την πρόκληση συσπάσεων και την προώθηση της πλήρους αποκόλλησης του εμβρύου. Σε περίπτωση αποτυχίας, θα πραγματοποιηθεί χειρουργική θεραπεία με αναρρόφηση (απόξεση). Σε όλες τις περιπτώσεις, απαιτείται στενή παρακολούθηση για να εξασφαλιστεί η πλήρης εκκένωση του προϊόντος της εγκυμοσύνης.
- έκτοπη κύηση (GEU) ή έκτοπο: το ωάριο δεν εμφυτεύτηκε στη μήτρα αλλά στην προβοσκίδα λόγω μετανάστευσης ή διαταραχής εμφύτευσης. Το GEU συνήθως εκδηλώνεται νωρίς σε εξέλιξη με πλάγιο πόνο στην κάτω κοιλιακή χώρα και αιμορραγία, αλλά μερικές φορές ανακαλύπτεται τυχαία κατά τον πρώτο υπερηχογράφημα. Η GEU μπορεί να εξελιχθεί σε αυθόρμητη αποβολή, στασιμότητα ή ανάπτυξη, με κίνδυνο ρήξης του σάκου κύησης που μπορεί να βλάψει τον σωλήνα. Η παρακολούθηση με εξετάσεις αίματος για τον προσδιορισμό της ορμόνης βήτα-hcg, κλινικές εξετάσεις και υπερήχους καθιστά δυνατή την παρακολούθηση της εξέλιξης της GEU. Εάν δεν είναι σε προχωρημένο στάδιο, η θεραπεία με μεθοτρεξάτη είναι συνήθως επαρκής για να προκαλέσει αποβολή του σάκου κύησης. Εάν είναι προχωρημένο, γίνεται χειρουργική θεραπεία με λαπαροσκόπηση για την αφαίρεση του σάκου κύησης και μερικές φορές του σωλήνα εάν έχει υποστεί βλάβη.
- καλύτερη από την κανονική αυχενική διαφάνεια παρατηρείται συχνά σε μωρά με τρισωμία 21, αλλά αυτό το μέτρο θα πρέπει να περιλαμβάνεται στον συνδυασμένο έλεγχο για τρισωμία 21 λαμβάνοντας υπόψη την ηλικία της μητέρας και τους δείκτες ορού. Σε περίπτωση συνδυασμένου τελικού αποτελέσματος μεγαλύτερο από 1/250, θα προταθεί η δημιουργία καρυότυπου, με βιοψία τροφοβλάστης ή αμνιοπαρακέντηση.