Περιεχόμενα
- Ποια είναι η αρχή της εξωσωματικής γονιμοποίησης (IVF);
- Εξωσωματική γονιμοποίηση: ποιο είναι το ποσοστό επιτυχίας;
- Ποιες είναι οι μέθοδοι της εξωσωματικής γονιμοποίησης;
- Σε ποιους απευθύνεται η εξωσωματική γονιμοποίηση;
- Ποιο είναι το κόστος της εξωσωματικής γονιμοποίησης στη Γαλλία;
- Πότε να καταφύγουμε σε εξωσωματική γονιμοποίηση;
- Εξωσωματική γονιμοποίηση: χρειάζεται να συνοδεύεστε από συρρίκνωση;
- Πού να πάτε για να επωφεληθείτε από την εξωσωματική γονιμοποίηση;
- Γιατί δεν λειτουργεί η εξωσωματική γονιμοποίηση;
- Στο βίντεο: PMA: παράγοντας κινδύνου κατά τη διάρκεια της εγκυμοσύνης;
La τεχνητή γονιμοποίηση αναπτύχθηκε από τον Robert Edwards, Βρετανό βιολόγο, που οδήγησε στη γέννηση του πρώτος δοκιμαστικός σωλήνας μωρό το 1978 στην Αγγλία (Louise) και το 1982 στη Γαλλία (Amandine). Σύμφωνα με έρευνα του Εθνικού Ινστιτούτου Δημογραφικών Μελετών, που δημοσιεύθηκε τον Ιούνιο του 2011, από τα 100 ζευγάρια που ξεκινούν θεραπεία με εξωσωματική γονιμοποίηση σε κέντρο ART (ιατρικά υποβοηθούμενη τεκνοποίηση), τα 41 θα αποκτήσουν παιδί χάρη στη θεραπεία εξωσωματικής γονιμοποίησης. μέσα σε πέντε χρόνια κατά μέσο όρο. Από τον Ιούλιο του 2021, αυτές οι τεχνικές αναπαραγωγής είναι επίσης διαθέσιμες στη Γαλλία σε ανύπαντρες γυναίκες και σε γυναικεία ζευγάρια.
Ποια είναι η αρχή της εξωσωματικής γονιμοποίησης (IVF);
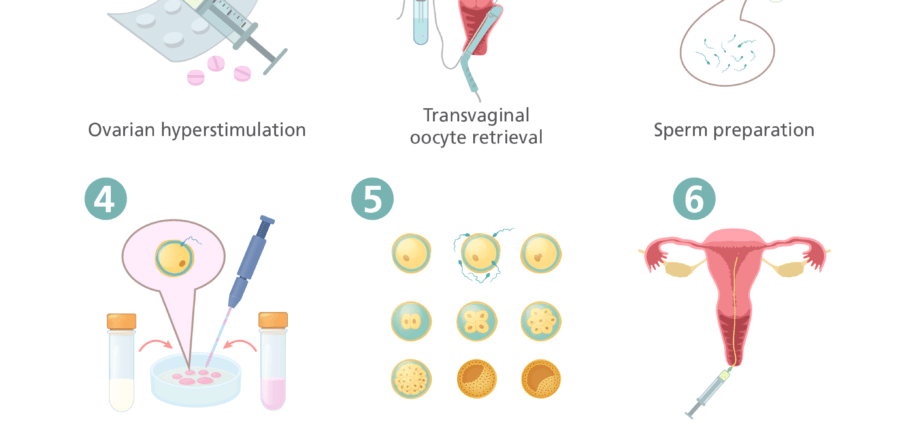
Η εξωσωματική γονιμοποίηση είναι μια ιατρική τεχνική που περιλαμβάνει την πρόκληση γονιμοποίησης εκτός του ανθρώπινου σώματος, όταν αυτό φυσικά δεν το επιτρέπει.
- Πρώτο βήμα: εμείς διεγείρει τις ωοθήκες της γυναίκας με ορμονική θεραπεία για να μπορέσει στη συνέχεια να συλλέξει αρκετά ώριμα ωάρια για γονιμοποίηση. Κατά τη διάρκεια αυτής της πρώτης φάσης, ορμονικές εξετάσεις αίματος πραγματοποιούνται καθημερινά και ένα υπερηχογράφημα πρέπει να πραγματοποιείται για να παρακολουθείται η ανταπόκριση στη θεραπεία.
- Μόλις ο αριθμός και το μέγεθος των ωοθυλακίων είναι επαρκής, α ένεση ορμόνης Εγινε.
- 34 έως 36 ώρες μετά από αυτή την ένεση, τα σεξουαλικά κύτταρα συλλέγονται από παρακέντηση στις γυναίκες, και το σπέρμα με αυνανισμό στους άνδρες. Είναι επίσης δυνατή η χρήση του προηγουμένως κατεψυγμένου σπέρματος του συζύγου ή του σπέρματος ενός δότη. Για τις γυναίκες, συλλέγονται 5 έως 10 ωάρια και αποθηκεύονται σε θερμοκοιτίδα.
- Τέταρτο βήμα: η συνάντηση μεταξύ ωαρίου και σπέρματος, η οποία είναι " vitro », Δηλαδή σε δοκιμαστικό σωλήνα. Ο στόχος είναι να επιτευχθεί γονιμοποίηση για να ληφθεί έμβρυα.
- Αυτά τα ίδια έμβρυα (ο αριθμός τους είναι μεταβλητός) θα μεταφερθούν στη συνέχεια στην κοιλότητα της μήτρας της γυναίκας. δύο έως έξι ημέρες μετά την επώαση.
Αυτή η μέθοδος είναι επομένως μακρά και επίπονη –ιδιαίτερα για το σώμα και την υγεία της γυναίκας– και απαιτεί πολύ ακριβή ιατρική και ακόμη και ψυχολογική υποστήριξη.
Εξωσωματική γονιμοποίηση: ποιο είναι το ποσοστό επιτυχίας;
Τα ποσοστά επιτυχίας της εξωσωματικής γονιμοποίησης ποικίλλουν σημαντικά ανάλογα με την υγεία των ατόμων που εμπλέκονται, την ηλικία τους και τον αριθμό των εξωσωματικών που έχουν ήδη κάνει. Κατά μέσο όρο, σε κάθε κύκλο εξωσωματικής γονιμοποίησης, μια γυναίκα έχει 25,6% πιθανότητα να μείνει έγκυος. Αυτό το ποσοστό αυξάνεται σε περίπου 60% στην τέταρτη προσπάθεια εξωσωματικής γονιμοποίησης. Αυτά τα ποσοστά πέφτουν κάτω από 10% από το σαράντα έτος της γυναίκας.
Ποιες είναι οι μέθοδοι της εξωσωματικής γονιμοποίησης;
La FIV ICSI
Σήμερα, το 63% των εξωσωματικών γονιμοποιήσεων είναι ICSI (ενδοκυτταροπλασματική έγχυση σπέρματος). Προερχόμενα από την εξωσωματική γονιμοποίηση, ενδείκνυνται ιδιαίτερα σε σοβαρά προβλήματα ανδρικής υπογονιμότητας. Το σπέρμα συλλέγεται απευθείας από την ανδρική γεννητική οδό. Στη συνέχεια εγχύουμε ένα σπέρμα στο ωάριο για να είμαστε σίγουροι ότι θα το γονιμοποιήσουμε. Αυτή η θεραπεία προσφέρεται επίσης σε άνδρες που πάσχουν από μια σοβαρή ασθένεια που μπορεί να μεταδοθεί στη σύζυγό τους ή στο αγέννητο παιδί, καθώς και σε ζευγάρια με ανεξήγητη υπογονιμότητα μετά από αποτυχία άλλων τεχνικών ART. Αν επομένως η εξωσωματική γονιμοποίηση με ICSI είναι η πιο χρησιμοποιούμενη, δεν είναι η μόνη μέθοδος που χρησιμοποιείται σήμερα στη Γαλλία.
Εξωσωματική γονιμοποίηση με IMSI
Ηενδοκυτταροπλασματική ένεση μορφολογικά επιλεγμένων σπερματοζωαρίων (IMSI) είναι μια άλλη μέθοδος όπου η επιλογή σπέρματος είναι ακόμη πιο ακριβής από ό,τι με το ICSI. Η μικροσκοπική μεγέθυνση πολλαπλασιάζεται επί 6000, ακόμη και 10 000. Αυτή η τεχνική εφαρμόζεται ιδιαίτερα στη Γαλλία και στο Βέλγιο.
In vitro ωρίμανση (IVM)
Ενώ τα ωάρια συλλέγονται σε ένα ώριμο στάδιο για την παραδοσιακή εξωσωματική γονιμοποίηση, συλλέγονται σε ένα ανώριμο στάδιο κατά τη διάρκεια της εξωσωματικής γονιμοποίησης με ωρίμανση in vitro (IVF). Το τέλος της ωρίμανσης πραγματοποιείται λοιπόν από τον βιολόγο. Στη Γαλλία, το πρώτο μωρό που συνέλαβε η MIV γεννήθηκε το 2003.
Σε ποιους απευθύνεται η εξωσωματική γονιμοποίηση;
Μετά την υιοθέτηση από την Εθνοσυνέλευση του νομοσχεδίου για τη βιοηθική στις 29 Ιουνίου 2021, τα ετεροφυλόφιλα ζευγάρια αλλά και τα θηλυκά ζευγάρια και οι ανύπαντρες γυναίκες μπορούν να αναρρώσουν για ιατρικά υποβοηθούμενη τεκνοποίηση και επομένως εξωσωματική γονιμοποίηση. Όσοι επηρεάζονται πρέπει να υποβληθούν σε εξετάσεις υγείας και να συναινέσουν γραπτώς στο πρωτόκολλο.
Ποιο είναι το κόστος της εξωσωματικής γονιμοποίησης στη Γαλλία;
Η ασφάλιση υγείας καλύπτει 100% τέσσερις προσπάθειες εξωσωματική γονιμοποίηση, με ή χωρίς μακροχειρισμό, μέχρι η γυναίκα να φτάσει τα 42 έτη (δηλαδή 3000 με 4000 ευρώ ανά εξωσωματική).
Πότε να καταφύγουμε σε εξωσωματική γονιμοποίηση;
Για τα ετεροφυλόφιλα ζευγάρια, το ερώτημα της εξωσωματικής γονιμοποίησης τίθεται συχνά μετά από ένα ήδη μακρύ ταξίδι, δύο χρόνια κατά μέσο όρο, για να προσπαθήσουν να συλλάβουν ένα μωρό. Για να αποκλειστεί οποιαδήποτε ανατομική αιτία που εμποδίζει τη γονιμοποίηση (δυσπλασία των σωλήνων, της μήτρας κ.λπ.), οι γυναικολόγοι και οι γιατροί συμβουλεύουν τα ζευγάρια να κάνουν προκαταρκτική αξιολόγηση. Άλλοι παράγοντες, όπως το σπέρμα κακής ποιότητας, η χαμηλή παραγωγή σπέρματος, οι ανωμαλίες της ωορρηξίας, η ηλικία του ζευγαριού κ.λπ. μπορεί επίσης να παίζουν ρόλο.
Εξωσωματική γονιμοποίηση: χρειάζεται να συνοδεύεστε από συρρίκνωση;
Σύμφωνα με τη Sylvie Epelboin, γιατρό από κοινού υπεύθυνη για το κέντρο εξωσωματικής γονιμοποίησης του Bichat Claude Bernard στο Παρίσι, " υπάρχει μια πραγματική βία στην ανακοίνωση της υπογονιμότητας, τα λόγια του οποίου συχνά θεωρούνται υποτιμητικά ". Σε όλη αυτή τη δοκιμασία, που χαρακτηρίζεται από ιατρικές εξετάσεις και μερικές φορές αποτυχίες, είναι σημαντικό να μιλήσουμε. Η διαβούλευση με έναν ειδικό σας επιτρέπει να αποφύγετε την πίεση από τους γύρω σας, να απομονωθείτε στην ταλαιπωρία και την καθημερινή σας διαχείριση (συναισθηματική, σεξουαλική ζωή κ.λπ.). Είναι επίσης σημαντικό να διαφοροποιήσετε τα ενδιαφέροντά σας, να διασκεδάσετε με δραστηριότητες ως ζευγάρι και με φίλους και να μην εστιάζει στη μοναδική επιθυμία για ένα παιδί. Η σεξουαλική ζωή θα μπορούσε στη συνέχεια να γίνει πηγή άγχους επειδή τείνει να είναι μόνο αναπαραγωγική.
Πού να πάτε για να επωφεληθείτε από την εξωσωματική γονιμοποίηση;
Όταν αντιμετωπίζουν υπογονιμότητα, τα ζευγάρια μπορούν να στραφούν σε ένα από τα 100 κέντρα d'AMP (βοήθεια με ιατρική τεκνοποίηση) από τη Γαλλία. Υπάρχουν 20 έως 000 αιτήματα κάθε χρόνο, αλλά αυτό θα μπορούσε να αυξηθεί με την επέκταση της πρόσβασης σε αυτήν τη μέθοδο και τις νέες μεθόδους ανωνυμίας για τη δωρεά γαμετών.
Γιατί δεν λειτουργεί η εξωσωματική γονιμοποίηση;
Κατά μέσο όρο, η αποτυχία της εξωσωματικής γονιμοποίησης οφείλεται είτε σε απουσία ωοκυττάρων κατά την παρακέντηση των ωοθηκών, είτε σε κακή ποιότητά τους, είτε σε ανεπαρκή ή πολύ σημαντική απόκριση των ωοθηκών κατά την ορμονική διέγερση. Συνήθως πρέπει να περιμένετε 6 μήνες μεταξύ δύο προσπαθειών της εξωσωματικής γονιμοποίησης. Αυτή η διαδικασία μπορεί να είναι πολύ ένοχη σε καθημερινή βάση για το άτομο που προσπαθεί να κουβαλήσει το αγέννητο παιδί και γι' αυτόν τον λόγο συνιστάται υποστήριξη σε όλα τα επίπεδα: ιατρικό, ψυχολογικό και προσωπικό. Σίγουρα θα υπάρχει και ανάγκη για ξεκούραση μετά από κάθε εξέταση και επομένως είναι απαραίτητο να το γνωρίζουμε σε επαγγελματικό επίπεδο.